*これは情報提供のみを目的としています。個別の医学的なアドバイスや診断については、主治医にご相談ください。
「認知症」と「糖尿病」。どちらも、高齢化が進む現代において非常に身近な病気です。でも、この二つが併発している場合、そのケアがどれほど複雑で、かつ重要か、ご存知でしょうか?
私は、薬剤師として数多くの認知症患者さんや、そのご家族、そして介護現場の声を聞いてきました。その経験から断言できます。認知症ケアの土台は、実は「糖尿病」のような基礎疾患管理から始まります。
「最近、田中さん(仮名)が急に怒り出すことが増えた。認知症のせいかしら?」 「佐藤さん(仮名)は糖尿病の薬を飲んでいるけど、最近、食事を残すことが多い。」
介護現場では、このような「ふだんと違う」行動に、不安やとまどいを感じる場面が多いでしょう。認知症特有の症状なのか、それとも身体の不調なのか。特に糖尿病を合併している場合、血糖値の変動が脳に与える影響は大きく、BPSD(周辺症状)と見分けるのが非常に難しいのです。
この記事を読めば、認知症で糖尿病を併発している患者さんの、服薬管理や薬の注意点が理解でき、明日からのケアに役立ちます。さらに、糖尿病が認知症の大きなリスクであることを改めて認識し、患者さんの生活習慣を見直す具体的な行動へと繋げられるはずです。
- 薬を服用している前提で、介護者は認知症×糖尿病患者の何を優先してケアすべきか (優先順位)
- 認知症患者の低血糖にどう気づく?どう介護する?
- 重要な検査値(HbA1cなど)とガイドライン
- 糖尿病で使用される医薬品:介護者が知っておきたい分類と代表的な副作用
- インスリン注射、GLP-1作動薬:介護者はどう支援するか
- 糖尿病に投与してはいけない薬(代表的な抗精神病薬、他)
- なぜ糖尿病を管理するのか?:恐ろしい合併症
- 認知症と糖尿病の深い関係:リスクと影響
- 認知症ケアの土台は「基礎疾患管理」から
- 認知症×糖尿病:介護者が知るべき生活習慣ケアの「具体策」
- 食事ケア:カロリー管理と美味しい「地中海食」の提案
- 運動ケア:散歩から始める「続けられる」手軽な体操
- 「声かけ」が魔法の薬:本人の「やりたい」を引き出すコツ
- まとめ:介護者の心得チェックリスト
薬を服用している前提で、介護者は認知症×糖尿病患者の何を優先してケアすべきか (優先順位)

結論: 低血糖の回避が最優先。
理由: 高血糖も悪いですが、低血糖は命に直結する緊急事態です。特に認知症患者さんは低血糖になっても自覚症状が少ない、または伝えられない。低血糖は脳にダメージを与え、認知症を悪化させる悪循環を生みます。
事例: 高血糖を気にするあまりインスリンを過剰に打ち、夜間に重度の低血糖を起こして救急搬送された事例。 田中さんは高血糖を心配し、インスリンを過剰に打っていました。ある日の夜間、低血糖を起こして救急搬送されました。田中さんは意識がなく、危篤状態でした。主治医はインスリンを減らし、低血糖を回避する方針に変更しました。
認知症患者の低血糖にどう気づく?どう介護する?
結論: ふだんと違う行動をキャッチする。
理由: 認知症患者の低血糖は見分けにくい。認知症患者も自らの違和感を言葉にできないから。いつもと様子が違うかどうか、介護者がアンテナを意識して張らないと低血糖を見つけられない。
気づき方: 急に怒り出す、意識が朦朧とする、ろれつが回らない、冷や汗、生あくび、意識混濁。
対応: 意識があればブドウ糖、意識がなければ救急車。
事例: デイサービスで田中さんが急に怒り出した事例。スタッフは「田中さん、また怒り出したわ」と思っていました。しかし、私の薬局でSU薬を飲んでいることを伝えると、スタッフは「低血糖かもしれない」と気づきました。ブドウ糖ゼリーを飲ませると、田中さんは落ち着きました。
重要な検査値(HbA1cなど)とガイドライン
結論: 治療目標値は患者ごとに異なる。認知症患者は低血糖を避けるためにあえて高めの設定。
理由: 認知症患者は低血糖に気づきにくい故、特に低血糖の発現を留意する必要がある。下限を設けることで、行き過ぎた血糖管理の低血糖リスクを回避したい。
糖尿病のある認知症患者:高齢者の安全な薬物療法ガイドライン(図1)。特徴は下限があること。
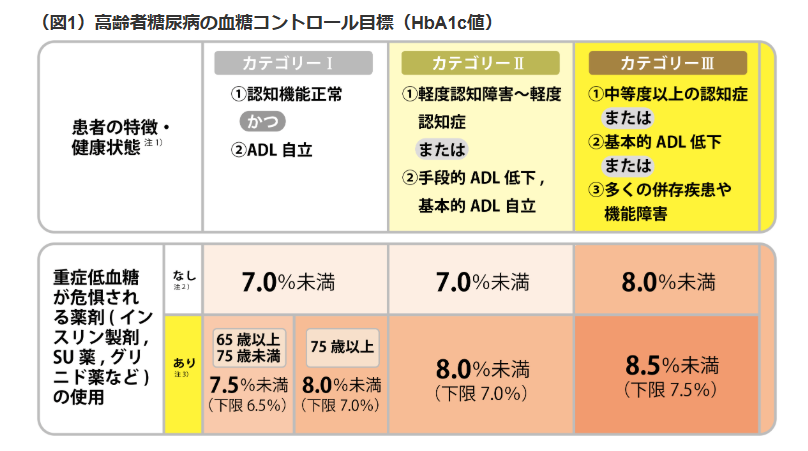
HbA1cとは、過去1~2か月の血糖値の平均。食事の前後で血糖値は変動があるに対して、HbA1cは月単位血糖の状況を示すので信頼度が高い。いわば血糖値の通信簿。
- 認知症がなく、低血糖の恐れが少ない薬: HbA1c 7.0%未満。
- 認知症があり、低血糖を起こしやすい薬(SU薬、インスリン): HbA1c 8.0%未満、またはそれ以上でも許容される場合がある。低血糖を避けるために、あえて高めの設定にする(下限があり、それ以下のHbA1cは推奨しない)。
糖尿病で使用される医薬品:介護者が知っておきたい分類と代表的な副作用

結論: 介護者は薬の特徴と副作用を知っておきましょう!
理由: 日常生活を観察できる介護者が本人のいつもの様子と比較していち早く低血糖など副作用を発見できるから。薬の特徴と副作用を大まかでも知っておけば対応できる。
低血糖とは:発汗、動悸、手のふるえ、急激な空腹感、時に意識消失など体に必要な糖分が不足している状態。
- SU薬(スルホニル尿素薬): インスリンを強制的に出させる。血統を下げる力は強いが、低血糖が最も起きやすい。 例: アマリール(グリメピリド)、グリミクロン(グリクラジド)など。 注意点: 認知症患者さんが飲んだことを忘れて重複して服用したり、食事をしないで薬だけの服用も低血糖リスクは危険です。
- DPP-4阻害薬: 血糖値が高い時だけインスリンを出させる。低血糖は少ない。 例: ジャヌビア(シタグリプチン)、ネシーナ(アログリプチン)など。 注意点: 単剤では低血糖のリスクは低いですが、SU薬やインスリンと併用すると低血糖が起きます。語尾に○○グリプチン。
- SGLT2阻害薬: 尿から糖を出す。脱水や尿路感染症に注意。 例: ジャディアンス(エンパグリフロジン)、フォシーガ(ダパグリフロジン)など。 注意点: 認知症患者さんは水分摂取が難しい場合があるため、脱水リスクが非常に高くなります。尿から糖を出すため、尿路感染症も起きやすいです。○○フロジンが特徴的な語尾。
- ビグアナイド系:血糖と肝臓の代謝のバランスをとる。低血糖のほか、乳酸アシドーシスや下痢など注意。メトグルコ(メトホルミン)をメインを覚えておけばいい。
- チアゾリジン系:アクトス(ピオグリタゾン)。インスリン抵抗性を改善する。むくみや肝障害に注意。
- αグルコシダーゼ阻害薬:食直前に服用させる点が特徴的。食事の直前に服用することで食後の過血糖を防止する。1日3回の服用、膨満感、放屁などでコンプライアンスが低下しやすい。アカルボースやボグリボースなど“ボース”が特徴的な語尾。
- GLP-1受容体作動薬&インスリン注射: 注射薬。強力。自分で打つのは困難。 注意点: 低血糖。注射の管理が困難。拒否への対応。
インスリン注射、GLP-1作動薬:介護者はどう支援するか
結論: 認知症患者は自分で注射できないため、介護者の支援が不可欠。 理由: 注射は医療行為です。基本的には自分で打つものですが、認知症患者さんは困難。家族は可能。介護士は研修が必要な場合あり。
事例: 訪問看護と連携し、毎日1回、看護師がインスリン注射を打ちに行き、介護士はその他の薬の管理と食事提供を行うチームケアの事例。拒否への対応。
訪問看護師が毎日1回、インスリン注射のために佐藤さんの自宅へ行きました。介護士は朝・昼・夕の薬の管理と食事を提供。しかし、佐藤さんは注射を拒否することがありました。訪問看護師と介護士は「佐藤さんのペースに合わせる」「注射の前は別の話題で和ませる」などの工夫をし、連携してケアを行いました。
糖尿病に投与してはいけない薬(代表的な抗精神病薬、他)
結論: 糖尿病患者に投与してはいけない薬を介護者は把握しよう。
理由: 糖尿病患者に投与してはいけない薬は、認知症のBPSD改善のために使用されることがあるから。万が一、投与されてしまうと、高血糖など予期せぬ糖毒性が起きてしまう。
事例: オランザピン(ジプレキサ)、クエチアピン(セロクエル)など禁忌。私の薬局でも、糖尿病合併患者にこれらの薬が処方された際、医師に糖代謝への影響を考慮し、疑義照会で別の薬に変更してもらった事例がありました。
なぜ糖尿病を管理するのか?:恐ろしい合併症
結論: 糖尿病管理の最大の目的は、合併症を防ぐこと。
理由: 糖尿病は「高血糖」そのものよりも、それが長年続くことで起きる「合併症」が恐ろしい病気だからです。特に「糖尿病性神経障害」「糖尿病性網膜症」「糖尿病性腎症」は三大合併症と呼ばれます。
- 糖尿病性網膜症(もうまくしょう): 目の奥の血管が傷つき、失明。目の「スクリーン」がダメになり、見えなくなること。
- 糖尿病性腎症(じんしょう): 腎臓の働きが低下。尿を作る「フィルター」が詰まり、おしっこが出せなくなること。腎症がさらに進むと、人工透析が必要となる。
- 糖尿病性神経障害(しんけいしょうがい): 手足の痺れ、感覚低下、足の壊疽(えそ、細胞が死ぬこと)。体を動かす「電線」が切れ、動かなくなったり、感覚がなくなったりすること。
事例: これらの合併症は生活の質を著しく下げ、寝たきりの原因にもなります。失明や人工透析になれば、介護負担は計り知れません。また、足の神経障害は、痛みを感じにくいため、小さな傷が悪化して壊疽を起こし、足を切断しなければならなくなることもあります。
認知症と糖尿病の深い関係:リスクと影響
結論: 糖尿病は認知症の発症リスクであり、併発すると認知症の進行を早める。
理由: 糖尿病と認知症の深い関係には、大きく分けて二つの理由があります。
- 脳血管障害: 高血糖が長期間続くと、全身の血管が傷つき、硬くなります(動脈硬化)。これが脳の血管で起きると、脳梗塞や脳出血のリスクになり、血管性認知症を引き起こす直接的な原因となります。
- アミロイドβの蓄積: アルツハイマー型認知症の原因物質とされる「アミロイドβ」。実は、これを分解する酵素はインスリンを分解する酵素と同じなのです。糖尿病でインスリンの分泌が続くと、体は使用済みインスリンを必死に分解しようとし、アミロイドβの分解が後回しになります。その結果、アミロイドβが脳に蓄積しやすくなり、アルツハイマー型認知症を誘発・悪化させるのです。つまりインスリンを分解する酵素を「インスリン」と「アミロイドβ」で奪い合ってしまうんですね。糖尿病があると認知症リスクがあがるのは、これが理由と考えられています。
数字: 糖尿病患者さんは、健常者と比べて認知症発症リスクが約2倍高いと言われています。アルツハイマー型は約1.5倍、血管性は約2.5倍です。
事例: 私の薬局でも、糖尿病の治療を途中で自己中断してしまった方が、数年後に急激に認知機能が低下し、アルツハイマー型認知症と診断された事例があります。糖尿病を放置した結果、脳へのダメージが急速に進んだ可能性は非常に高いと考えています。
認知症ケアの土台は「基礎疾患管理」から

結論: 糖尿病や高血圧、脂質異常症など基礎疾患管理はそのまま認知症ケアにつながる。
理由: 特に「血管性認知症」の発症防止につながるから。糖尿病や高血圧、脂質異常症など生活習慣病は脳卒中や心疾患の基礎疾患でもある。脳卒中など防止策はそのまま血管性認知症の対策になります。また、前途に述べた通り、特に適切な血糖管理はアミロイドβを除去できるから。
身体が辛いと、精神的にも不安定になります。これは健常者も同じ。ましてや、自分の不調を言葉でうまく伝えられない認知症患者さんの場合、その不快感や苦痛が、興奮や徘徊、暴言といったBPSD(周辺症状)として現れることが多いのです。高血糖による不快感、脱水、感染症などはBPSDを引き起こす大きな要因となります。「最近、認知症が進んだ気がする」と思って調べたら、重度の脱水や尿路感染症が見つかり、治療したら認知機能も回復した、という事例は非常に多いのです。糖尿病はその筆頭格だからです。
事例: 私の経験でも、認知症のある田中さん(仮名)が、ある時期から急に夜間徘徊が増え、スタッフへの暴言もひどくなりました。主治医はBPSDの悪化を疑い、抗精神病薬の処方を検討しましたが、私が「念のため血糖値を確認しませんか?」と提案したところ、空腹時血糖値が200 mg/dL(非常に高い状態)を超えていました。食後の高血糖が続き、喉の渇きやだるさから不穏になっていたのです。糖尿病の薬を調整し、血糖値が安定すると、徘徊も暴言も一定の改善を示しました。
認知症×糖尿病:介護者が知るべき生活習慣ケアの「具体策」
結論: 生活習慣の見直しの意義を理解する。完璧を目指すのではなく、介護者も本人も「続けられる」具体的な方法と、それを実践するための「魔法の声かけ」が成功の鍵。
理由: これまでお伝えした通り、認知症と糖尿病の管理において、最も優先すべきは服薬管理による低血糖の回避です。しかし、薬だけで血糖値を安定させるのは難しく、また、糖尿病の悪化は認知症の進行を早めます。だからこそ、生活習慣(食事・運動)の見直しの意義を理解することが不可欠だからです。
一方、介護の現場では、「食事を制限したら怒り出す」「運動を嫌がる」といった声が絶えません。介護者自身も、「忙しくて、完璧な管理なんて無理」と負担を感じているはず。 そこで、完璧を目指すのではなく、介護者も本人も「続けられる」具体的な生活習慣ケアと、それを実践できるような「魔法の声かけ」について、介護者の目線で深掘りしていきます。本人の「やらされる」という感覚を取り除き、本人が「自分でちょっとやってみようか」と思えるような声かけを心がけることが大切です。
食事ケア:カロリー管理と美味しい「地中海食」の提案
結論: カロリー管理は基本だが、認知症予防も期待できる「地中海食」をベースにするのが理想。
理由: 糖尿病の食事療法は、医師や管理栄養士の指導に基づく「カロリー管理」が基本。本人の身長、体重、活動量に合わせて、1日の適切な摂取カロリーが決まります。しかし、認知症患者さんにこれを厳格に適用するのは困難。だからこそ、介護者は「質の高い食事」を提供することに注力すべきです。
そこで、おすすめしたいのが「地中海食(ちちゅうかいしょく)」です。 イタリアやギリシャなど、地中海沿岸の国々で食べられている食事のスタイル。心臓病や認知症の予防に役立つとされている。
地中海食の具体的な内容:
- オリーブオイル: 油の基本はこれ。オリーブオイル。体に必要な油の一種で、動脈硬化を防ぐとされている。
- 魚、野菜、果物: これらをたっぷり。
- ナッツ類: おやつや料理に。
- 肉類、バター、砂糖: これらは控える。
事例(数字、具体例): 私の薬局でも、糖尿病の佐藤さん(仮名)のご家族に、管理栄養士さんが地中海食を提案しました。
- 工夫1: 揚げ物の油をオリーブオイルに変更。
- 工夫2: お昼はご飯を半分にし、その分、野菜を増やした。
- 工夫3: おやつを和菓子から、ナッツと果物の盛合せに変更。
事例: 佐藤さんは1日のカロリー目安を200kcalほど減らすことに成功。HbA1cも少しずつ改善し、認知症の症状も安定しました。地中海食は、認知症予防にも良い影響を与えるため、まさに一石二鳥です。食事の調整を生活の中に自然に取り入れることが重要です。
運動ケア:散歩から始める「続けられる」手軽な体操
結論: 食後の軽い運動(散歩)や、家の中でできる「手軽な体操」が最適。コグニサイズは頭も体も鍛えられる。
理由: 運動は、血液中の糖をエネルギーとして消費し、血糖値を下げる効果があります。また、筋肉をつけることで、血糖値が上がりにくい体を作ります。さらに、認知症患者さんにとっては、脳の血流を良くし、認知機能の低下を抑える効果も期待できます。
しかし、「運動しなさい」と言われても、本人はやる気が出ません。介護者は「運動=大変なこと」というイメージを捨て、「手軽に続けられるもの」から提案することが大切です。
手軽な運動の具体的な内容:
- 食後の散歩: 食後15〜30分。有酸素運動。呼吸をしながら行う軽い運動。体に酸素を取り込みながら、長く続けられる。
- ラジオ体操: お年寄りも知っている馴染みのある運動。ちゃんとやると意外に疲れる。
- 椅子体操: 椅子に座ったまま、足踏みやバンザイをする。筋を伸ばす。
- コグニサイズ: 運動と認知課題(計算、しりとりなど)を同時に行う。
事例: デイサービスでの事例。食後に、スタッフと一緒に、施設の周りを15分だけ散歩。 散歩を楽しみにするようになり、患者さんも積極的に参加。また、テレビの前での足踏みも、テレビを見ながら手軽に続けられました。運動励行を生活の中に自然に取り入れることが重要です。
「声かけ」が魔法の薬:本人の「やりたい」を引き出すコツ
結論: ポジティブで、本人の「プライド」や「好き」を刺激する「魔法の言葉」を使う。やらされる感じではなく、本人がちょっとやってみようか、と思えるような声かけを。
理由: 生活習慣の見直しにおいて、最も重要なのは「声かけ」です。どんなに素晴らしい食事や運動も、本人が拒否したら実践できません。特に認知症患者さんは、「ダメ」「やりなさい」といった否定的な言葉や、命令的な言葉には強く反発します。 介護者は、本人の「プライド」や「好き」を刺激し、本人が「自分で選んだ」と感じるような、ポジティブな声かけをすることが、成功の鍵です。
具体的な声かけの例:
- (NG)甘いものはダメ! → (OK)和菓子、おやつの時間に少しだけ一緒に食べよう
- 理由: 否定的な言葉は反発を招く。「一緒に」「少しだけ」という言葉で、楽しみを共有する。
- (NG)運動しなさい! → (OK)お花が綺麗に咲いているから、ちょっと見に行かない?
- 理由: 命令的な言葉は逆効果。「お花」という楽しみを提示し、散歩へと誘う。
- (NG)カロリーが高い! → (OK)これ、体に良くて美味しいんだって。ちょっと食べてみる?
- 理由: 制限を強調するのではなく、美味しさや健康へのメリットを伝える。
介護者の目線での深掘り: 本人の「やらされる」という感覚を取り除き、本人が「自分でちょっとやってみようか」と思えるような声かけを心がける。これが、生活習慣を自然に生活の中に、取り入れるための「魔法の薬」なのです。ポジティブな声かけが治療に対する「無関心な時期」から「関心期」に移行させられます。
まとめ:介護者の心得チェックリスト

糖尿病のある認知症患者さんへのケアで大事なポイントをチェック項目にしてみました。治療やケアの意義を確認できるように、ポケットに入る手帳などに貼っていただくと心得をすぐ思い返せるのでは?
☐糖尿病薬を服用している認知症患者の第一は“低血糖”を避ける。命に直結するから。
☐認知症の方の様子を日ごろから観察することで、わかりにくい低血糖の兆候を見逃さない
☐血糖を下げる薬を知っておく。糖尿病に投与してはいけない禁忌薬を把握する。
☐糖尿病治療の目的は合併症の発症を抑えること。
☐糖尿病は認知症の発症や進行の大きな要因。
☐生活習慣病(高血圧、脂質異常症、糖尿病など)の改善は、そのまま認知症予防につながる。
☐食事管理の選択肢に「地中海食」。オリーブ油がキーワード。
☐運動は、継続できる手軽さが重要。散歩や簡単な体操。コグニサイズなど。
☐声かけの工夫で、「やらされケア」から「やりたいケア」へ。命令口調より、本人の好みや自尊心をくすぐるポジティブ言語の大切さ。
出展
- 厚生労働省「糖尿病」関連情報
- 国立長寿医療研究センター「認知症と生活習慣病」関連情報
- 日本糖尿病学会 ガイドライン
認知症と糖尿病の管理は、毎日の食事や運動から始まります。でも、忙しい介護の中で毎日完璧にやるのは大変ですよね。そこで、少しでも介護の手間を減らし、患者さんの健康管理を助ける便利なグッズをご紹介します。
宅配食サービス(糖尿病・健康配慮食) 「毎日の献立作成や調理が大変。カロリー計算も面倒。」そんな方には、管理栄養士監修の糖尿病・健康配慮食をご提供する宅配食サービスがお勧めです。手軽に、バランスの良い食事をとることができます👇
低糖質おやつ 「甘いものが好きで、なかなか減らせない。」そんな方には、低糖質おやつがお勧めです。カロリーを気にせず、甘いものを楽しむことができます👇
歩数計・活動量計 「運動習慣をつけたいけれど、なかなか続かない。」そんな方には、歩数計・活動量計がお勧めです。毎日の歩数を記録し、運動の成果を実感することができます👇
認知症介護向けブドウ糖ゼリー 「低血糖の緊急時に、手軽にブドウ糖を補給したい。」そんな方には、認知症介護向けブドウ糖ゼリーがお勧めです。手軽に、ブドウ糖を補給することができます👇







コメント