薬局の窓口に立っていると、ご家族からこんな相談を受けることがあります。
「母が脳梗塞で倒れたあと、なんだか性格が変わってしまったようで……」
「昨日は普通に会話ができたのに、今日は私の名前も出てこないんです。これって認知症なんでしょうか?」
認知症というと、なんとなく「物忘れがひどくなる病気」とひとくくりにされがちですが、実は原因によって症状や対応策がまったく異なります。
特に、日本人に多い「血管性認知症」は、有名なアルツハイマー型とは全く異なる経過をたどることが多く、ご家族が「どう接していいかわからない」と混乱しやすいのが特徴です。
今回は、この「血管性認知症」について、なぜ症状に波があるのか、アルツハイマー型とどう違うのか、そして私たち医療・介護職が現場で実践しているケアの極意を、専門的な視点も交えながらわかりやすく解説します。

1. 血管性認知症とは?「脳の血管」がカギ
まず、結論から申し上げます。
血管性認知症は、脳梗塞や脳出血など「脳血管障害」の後遺症として起こる認知機能の障害です。
アルツハイマー型との決定的な違い
もっとも有名な「アルツハイマー型認知症」は、脳の中に特殊なタンパク質(アミロイドベータなど)がゴミのように蓄積し、神経細胞が徐々に壊れていく病気です。これは10年、20年という長い時間をかけてなだらかに進行します。
対して「血管性認知症」は、原因が物理的な「血管のトラブル」です。
脳のどこかの血管が詰まったり(脳梗塞)、破れたり(脳出血)することで、その先の神経細胞に酸素や栄養が届かなくなり、細胞が壊死してしまうことで発症します。
なぜ「予防」ができると言われるのか
アルツハイマー型の完全な予防法はまだ確立されていませんが、血管性認知症は原因がはっきりしています。それは、高血圧、糖尿病、脂質異常症などの生活習慣病です。
つまり、これらをコントロールすることで、進行や発症を食い止めることができる唯一の認知症とも言えるのです。
2. 最大の特徴「まだら認知症」と「階段状の進行」
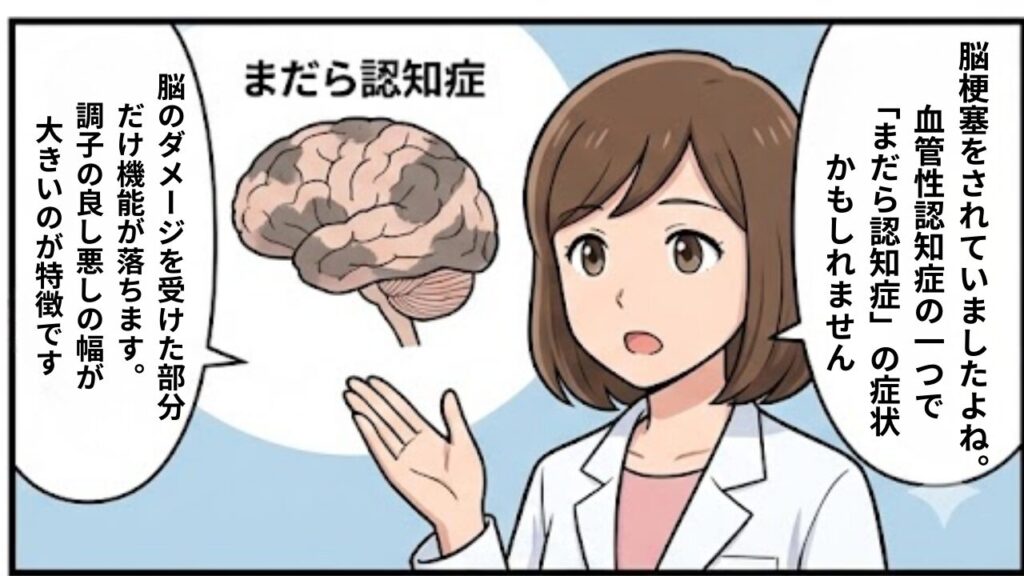
血管性認知症を理解する上で、絶対に押さえておきたいキーワードが2つあります。それが「まだら認知症」と「階段状の進行」です。
① まだら認知症(Patchy Dementia)
これは、ご家族が一番戸惑うポイントです。
脳血管障害は、脳の「すべて」がダメになるわけではありません。「血管が詰まった場所」の機能だけが失われ、それ以外の場所は正常に保たれていることが多いのです。
- できること: 昔の記憶は鮮明、計算もできる、専門的な話もできる。
- できないこと: 料理の手順がわからない、新しい機械の使い方が覚えられない。
このように「できること」と「できないこと」がパッチワークのように混在するため、**「まだら認知症」**と呼ばれます。
ご家族からすると、「わざとふざけているのではないか」「昨日はできたのに、なんで今日はやらないの?」と感じてしまいがちですが、これは脳の損傷部位による症状なのです。
② 階段状(ステップワイズ)の進行
アルツハイマー型が「滑り台」のようにゆっくり下っていくのに対し、血管性認知症は「階段」のように進行します。
- 大きな発作や、小さな隠れ脳梗塞が起きるたびに、ガクンと機能が落ちる。
- その後、しばらくは症状が横ばい(安定)になる。
- また何かの拍子に発作が起きると、ガクンと落ちる。
この「ガクン」を防ぐことこそが、ケアの最大の目的になります。
3. 具体的な症状:記憶よりも「感情」と「意欲」に注意
血管性認知症では、単なる物忘れ以上に、意欲や感情のトラブルが目立つ傾向にあります。
感情失禁(Emotional Incontinence)
専門用語で「感情失禁」といいますが、感情のブレーキがきかなくなる状態です。
- 些細なことで激しく泣き出す。
- 急に怒り出す(易怒性)。
- 表情が乏しくなるが、内面では感情が揺れ動いている。
ご本人の性格が悪くなったわけではありません。脳の前頭葉など、感情をコントロールする部位の血流が悪くなっていることが原因です。
遂行機能障害とアパシー(無気力)
「料理を作る」「銀行でお金を下ろす」といった、段取りが必要な作業ができなくなります(遂行機能障害)。
また、うつ病のように「何もやる気が起きない」という状態(アパシー)になることも多く、これを「年のせい」と見過ごしてしまうと、リハビリが進まず寝たきりにつながるリスクがあります。
4. アルツハイマー型との比較まとめ
ここで、違いを整理しましょう。医師やケアマネジャーに相談する際、どちらの特徴に近いか伝えるメモとして活用してください。
| 比較項目 | 血管性認知症 | アルツハイマー型認知症 |
| 主な原因 | 脳梗塞、脳出血などの血管障害 | アミロイドβ等の蓄積、脳の萎縮 |
| 進行の仕方 | 階段状に悪化(発作のたびに低下) | 緩やかに進行(年単位で徐々に) |
| 記憶障害 | 軽度であることが多い(ヒントがあれば思い出せる) | 初・中期から顕著(体験そのものを忘れる) |
| 認知機能の特徴 | まだら状(良い時と悪い時の差が激しい) | 全般的に低下していく |
| 身体症状 | 麻痺、歩行障害、嚥下障害、排尿障害が多い | 初期は身体機能は保たれることが多い |
| 男女比 | 男性にやや多い(生活習慣病の影響) | 女性に多い |
| 画像診断 | MRI/CTで梗塞や出血の跡が見られる | 海馬や脳全体の萎縮が見られる |
※実際には、この両方が合併している「混合型認知症」のケースも少なくありません。
5. 診断と検査:早期発見が「次」を防ぐ
診断には、MRIやCTといった画像診断が不可欠です。
特に重要なのが、ご家族からの「既往歴(きおうれき)」の情報提供です。
- 「そういえば数ヶ月前に、急にろれつが回らなくなったことがあった(すぐ治ったけれど)」
- 「高血圧の薬をたまに飲み忘れている」
こうした情報は、医師が血管性認知症を疑うための大きな手掛かりになります。
特に「一過性脳虚血発作(TIA)」という、小さな発作は見逃されがちです。小さなサインを見逃さず受診することで、本格的な脳梗塞の発症を防げる可能性があります。
6. 介護現場・家庭での対応の工夫

ここからは、ケアマネジャーや、私たち薬剤師が連携して行う実践的なケアのポイントをお伝えします。
① 「できないこと」を責めず、「できること」を残す
まだら認知症では、「なぜ簡単なことができないの!」と家族がイライラしがちです。しかし、ご本人も「頭ではわかっているのに体が動かない」「やり方がわからない」と混乱し、深く傷ついています。
- 対策: 複雑な動作は分解する。「着替えて」ではなく、「右腕を通して」「ボタンを留めて」と一つずつ声をかけると、スムーズにできることがあります。
② 生活リズムと「日内変動」への理解
血管性認知症は、日によって、あるいは時間帯によって調子の波(日内変動)があります。
- 対策: 「調子の悪い時」に無理をさせない。調子が良い時はリハビリを頑張り、悪い時は休息を優先する。このメリハリが、ご本人の自信を守ります。
③ 転倒リスクへの配慮
脳血管障害由来のため、片麻痺やパーキンソン症状(小刻み歩行など)が出ることがあります。
- 対策: 動線の確保。コード類を片付ける、手すりをつけるなど、物理的な環境整備がアルツハイマー型以上に重要です。
④ 薬剤師からの視点:薬の管理は「命綱」
ここが最も強調したいポイントです。
血管性認知症のケアにおいて、薬は「認知症の薬」だけではありません。「血液をサラサラにする薬」「血圧を下げる薬」こそが、再発予防の命綱です。
- 飲み忘れは、即、脳梗塞の再発リスクに直結します。
- しかし、認知機能の低下により、自己管理は難しくなります。
- 対策: お薬カレンダーや一包化(1回分を1袋にまとめる)を活用しましょう。私たち薬剤師に相談していただければ、飲みやすい工夫を提案できます。
7. まとめ:再発予防こそが最大の治療

血管性認知症は、一度失われた脳細胞を元に戻すことはできません。
しかし、「これ以上悪くしない」ことは十分に可能です。
- 原因: 脳血管障害が原因。生活習慣病管理がカギ。
- 特徴: 「まだら認知症」と「階段状の進行」。
- 対応: 感情の波や身体症状を理解し、できることを尊重する。
- 予防: 血圧管理、服薬管理、そしてリハビリ。
「お父さん、なんだか最近変だな」
そう思ったら、まずは受診を。そして診断がついたら、医師、薬剤師、ケアマネジャーとチームを組んで、「次の発作」を防ぐ生活を整えていきましょう。
血管性認知症の方は、感情が不安定になりやすい一方で、周囲の優しさやサポートに対する「感謝の気持ち」や「情動」も深く残っていることが多いです。
病気を正しく理解することで、イライラは「工夫」に変わります。わからないことがあれば、いつでも私たち専門職に頼ってくださいね。
出典・参考文献
- 厚生労働省:認知症施策推進総合戦略(新オレンジプラン)
- 日本神経学会 編:認知症疾患治療ガイドライン 2017
- 日本脳卒中学会:脳卒中治療ガイドライン2021
- 日本認知症学会公式サイト
「毎日の血圧測定、ノートにつけるのが面倒で続かない…」そんなお悩みはありませんか?
血管性認知症のケアで最も怖いのは、気づかないうちの「高血圧」による脳血管へのダメージです。このオムロンの血圧計は、チューブがなく腕に巻くだけのシンプル設計。さらにスマホアプリに自動でデータが飛ぶので、記録の手間がゼロになります。「測るだけ」で医師に見せるグラフまで完成する、忙しい介護世代の強い味方です👇




コメント